
Pourquoi certains patients SEDh présentent-ils des troubles attentionnels évoquant un TDA/H ?
Dans notre pratique clinique, il n’est pas rare de rencontrer des patients présentant un syndrome d’Ehlers-Danlos [SEDh] qui décrivent des difficultés importantes de concentration, une fatigue cognitive majeure et une impression de brouillard mental. Ces plaintes, parfois invalidantes, peuvent rapidement orienter à tort ou à raison vers un diagnostic de trouble du déficit de l’attention avec ou sans hyperactivité [TDA/H].
Pourtant, la réalité est plus complexe.
Il n’est en effet pas rare de constater chez certains de nos patients pris en charge dans le cadre de notre Equipe INTERFACE SED un double diagnostic : SEDh et TDA/H.
Mais il est également vrai que la douleur chronique, quasi constante dans le SEDh, mobilise en permanence les ressources attentionnelles et perturbe les fonctions exécutives, au point de faire penser à un véritable trouble neuroédeveloppemental. En effet, la douleur chronique, via des mécanismes de sensibilisation centrale et de compétition attentionnelle est susceptible d’altérer significativement les performances cognitives pouvant conduire à des tableaux cliniques proches d’un TDA/H.
Cette interaction entre douleur chronique, cognition et attention représente un enjeu majeur sur le plan diagnostique et thérapeutique.
Dés lors, une question centrale va se poser face à ces patients SEDh se plaignant de difficultés attentionnelles.
Peuvent-ils présenter un TDA/H qui serait une comorbidité du SEDh ou s’agit-il d’un trouble attentionnel secondaire à la douleur chronique ?
Comprendre les relations entre le SEDh et le TDA/H ainsi que le rôle clé de la douleur chronique sur le fonctionnement cognitif est essentiel pour éviter les erreurs diagnostiques et proposer une prise en charge interdisciplinaire adaptée.
Sommaire
Qu’est-ce que le syndrome d’Ehlers-Danlos ?
Le syndrome d’Ehlers-Danlos ou SED en abrégé est une pathologie chronique avec des symptômes multiples. Le SED peut entraîner de nombreuses répercussions sur les activités scolaires, extra-scolaires mais également sur les activités de la vie quotidienne [AVQ] et les loisirs. Il peut également altérer la qualité de vie.
Le syndrome d’Ehlers-Danlos [SED] est une maladie génétique causée par une anomalie du collagène et des tissus conjonctifs.
Il existe 13 sous-types de SED identifiés par la classification internationale de 2017 et déterminés selon le type de modifications génétiques relevées et selon les gènes touchés. Ces sous-types partagent comme caractéristiques communes l’hypermobilité articulaire, l’hyperextensibilité cutanée et une fragilité tissulaire, la douleur chronique et la fatigue.
Le SED hypermobile ou SEDh est le plus fréquent. Il associe une Hypermobilité Articulaire Généralisée [HAG], des troubles musculosquelettiques, une atteinte de la peau, une dysautonomie, des douleurs chroniques et d’autres symptômes associés. Le diagnostic du SEDh est clinique car il s’agit du seul sous-type pour lequel il n’existe pas encore d’étiologie génétique fiable.
Qu’est-ce que le TDA/H ?
Le trouble déficitaire de l’attention avec ou sans hyperactivité ou en abrégé TDA/H est un trouble neurodéveloppemental précoce caractérisé par un mode persistant d’inattention et/ou d’hyperactivité-impulsivité qui interfère avec le fonctionnement ou le développement.
Le TDA/H repose sur des mécanismes neurobiologiques identifiés.
Les symptômes principaux sont : l’inattention, l’hyperactivité, l’impulsivité.
On distingue 3 sous-types :
- Type présentation combinée [inattention + hyperactivité + impulsivité]
- Type présentation inattentive prédominante [inattention]
- Type présentation hyperactive/impulsive prédominante [hyperactivité + impulsivité]
Hypermobilité articulaire et troubles neurodéveloppementaux. Quel lien avec le SEDh et le TDA/H ?
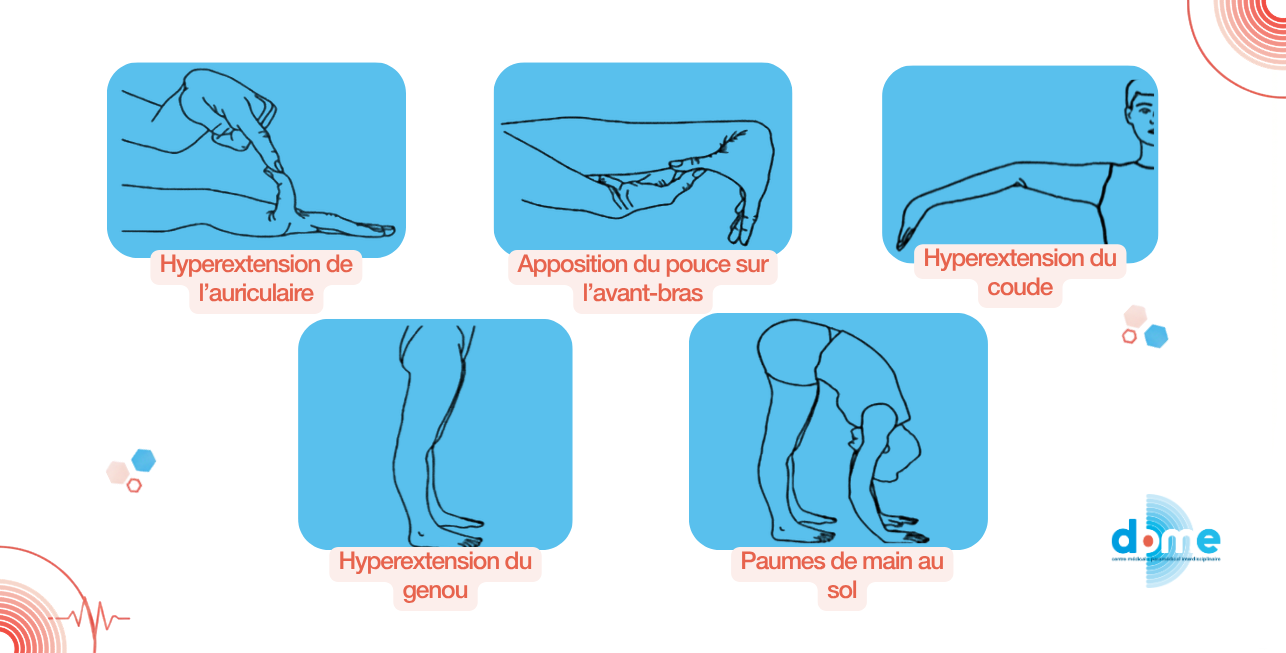
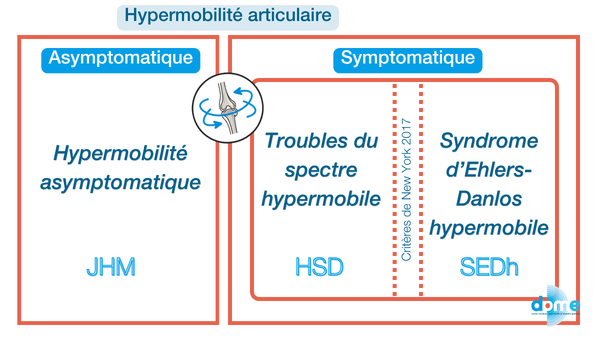
L’hypermobilité articulaire ou JHM [Joint hypermobility], définie comme une amplitude articulaire supérieure à la normale, est fréquente dans la population générale. Dans ce cas, on parlera d’hypermobilité articulaire asymptomatique.
C’est aussi une caractéristique principale de nombreux troubles héréditaires du tissu conjonctif dont le syndrome d’Ehlers-Danlos hypermobile [SEDh].
Le SEDh se caractérise notamment par une Hypermobilité Articulaire Généralisée [HAG].
Entre l’hypermobilité asymptomatique et les SED, il existe les troubles du spectre de l’hypermobilité ou HSD [Hypermobility spectrum disorder]. Ce terme désigne les patients présentant une hypermobilité articulaire symptomatique mais qui ne présentent pas tous les critères diagnostics pour un trouble du tissu conjonctif comme le SEDh.
Plusieurs études suggèrent une forte association entre l’hypermobilité articulaire et certains troubles neurodéveloppementaux comme le TDA/H.
Le TDA/H est plus fréquent chez les patients avec hypermobilité articulaire
Chez les patients présentant un SEDh, un trouble du spectre de l’hypermobilité [HSD] ou une hypermobilité articulaire [JHM], il est fréquent d’observer des particularités du développement cérébral, appelées atypismes neurodéveloppementaux (1). Ces particularités sont souvent méconnues ou sous-diagnostiquées, ce qui peut compliquer le diagnostic et la prise en charge.
Concrètement, ces particularités peuvent se traduire par :
- des troubles de l’attention et de l’hyperactivité
- des difficultés d’apprentissage et de communication
- des troubles moteurs incluant les tics
- des troubles du spectre de l’autisme [TSA]
Dans une étude rétrospective (2) portant sur 201 enfants âgés de 6 à 18 ans suivis dans un service de pédiatrie pour un diagnostic de HSD ou de SEDh on a montré que les enfants atteints de SEDh présentaient significativement plus souvent un TDA/H que ceux atteints de HSD.
De manière plus précise dans la même étude :
- 35 % des adolescents de 15-16 ans avec SEDh avaient un TDA/H
- 46% des adolescents de 17-18 ans avec SEDh avaient un TDA/H
Dans une méta-analyse (3) [23 études, 12 298 participants] visant à examiner de manière systématique la prévalence des troubles psychiatriques chez les patients atteints de SED, la prévalence du TDA/H était de 52.4 %.
L’hypermobilité articulaire est plus fréquente chez les patients avec un TDA/H
Une autre étude (4) montre que l’hypermobilité articulaire est significativement plus fréquente chez les adultes présentant un TDA/H, suggérant l’existence d’un lien entre ces deux conditions.
Il y a donc bien une association entre des troubles ayant comme caractéristique commune l’hypermobilité articulaire et certains troubles neurodéveloppementaux tel que le TDA/H.
Si l’association entre hypermobilité articulaire et TDA/H est désormais suggérée par plusieurs études, les mécanismes expliquant ce lien restent complexes et multifactoriels.
Plusieurs hypothèses ont été proposées, dont un modèle explicatif à quatre voies permettant de mieux comprendre cette interaction.
Hypermobilité articulaire et TDA/H : 1 modèle explicatif à 4 voies
Afin de mieux comprendre cette relation, un modèle explicatif à 4 voies (5) a été proposé, reposant sur plusieurs hypothèses non exclusives. Ces différentes voies permettent d’appréhender les interactions entre tissu conjonctif, système nerveux et fonctionnement cognitif.
Voie 1 – Altération de la proprioception et surcharge des fonctions exécutives
Les patients présentant une hypermobilité articulaire généralisée ou un SEDh/HSD présentent fréquemment une altération de la proprioception, c’est-à-dire une difficulté à percevoir précisément la position et le mouvement du corps dans l’espace.
Cette altération impacte :
- l’équilibre
- la posture
- la coordination motrice
Dans ce contexte, le maintien des compétences motrices nécessite une mobilisation accrue et une surcharge des fonctions exécutives et attentionnelles ce qui peut contribuer à l’apparition de symptômes/difficultés proches de celles retrouvées dans le TDA/H.
Voie 2 – Dysautonomie et troubles cognitifs
Le SEDh et les troubles du spectre de l’hypermobilité ou HSD [Hypermobility spectrum disorder] sont fréquemment associés à un dysfonctionnement du système nerveux autonome entraînant une dysautonomie. Celle-ci a récemment été mise en lien avec des troubles cognitifs et attentionnels tant chez les sujets sains que dans des contextes pathologiques.
Une association entre troubles de la mémoire, troubles cognitifs, dysautonomie, hypermobilité articulaire généralisée, SEDh/HSD est documentée au niveau de la littérature scientifique (6).
Voie 3 – Cause génétique commune
Le TDA/H, l’hypermobilité articulaire généralisée ainsi que le SEDh et le HSD pourraient représenter des manifestations pléiotropiques d’une même cause génétique sous-jacente.
Cette cause génétique commune affecterait simultanément le développement du tissu conjonctif périarticulaire et le développement cérébral.
Voie 4 – Impact de la douleur musculo-squelettique
Les douleurs musculo-squelettiques fréquemment associées à l’hypermobilité et au SEDh/HSD peuvent altérer directement l’attention et d’autres fonctions cognitives.
Quel rôle joue la douleur chronique sur l’attention et le fonctionnement cognitif ?
La douleur chronique, fréquente dans le syndrome d’Ehlers-Danlos hypermobile [SEDh] ne se limite pas à une expérience sensorielle. Elle représente un phénomène neurocognitif complexe, capable d’impacter en profondeur le fonctionnement attentionnel et exécutif.
Chez les patients avec douleurs chroniques, les plaintes cognitives et notamment les plaintes attentionnelles sont fréquentes. Les difficultés d’attention rapportées par les patients peuvent mimer un trouble du déficit de l’attention avec ou sans hyperactivité [TDA/H]. Pourtant, ces troubles cognitifs peuvent parfois relever de 4 mécanismes cognitifs spécifiques à la douleur chronique :
- Compétition attentionnelle
- Sensibilisation centrale
- Amplificateurs cognitifs
- Altération des fonctions exécutives
Compétition attentionnelle : la douleur capte les ressources cognitives
Il existe un lien entre l’attention et la douleur. Ce lien a conduit à formuler l’hypothèse d’un rétrécissement attentionnel (7) (8).
Selon l’hypothèse du rétrécissement attentionnel, la douleur est un « stimulus perceptuel exigeant de l’attention ». La douleur lorsqu’elle est présente mobilise une partie des ressources attentionnelles et ce, au détriment d’autres tâches cognitives.
Cette hypothèse du rétrécissement attentionnel permet donc de comprendre la fonction perturbatrice de la douleur sur l’attention.
Ce phénomène, appelé compétition attentionnelle, entraîne une diminution de la concentration, une distractibilité accrue, une difficulté à maintenir son attention de manière soutenue dans le temps, une difficulté accrue à maintenir son attention lorsque l’intensité de la douleur augmente.
Des travaux en neurosciences cognitives montrent que la douleur chronique perturbe les réseaux attentionnels, notamment les circuits fronto-pariétaux (9).
La douleur chronique agit comme un bruit de fond permanent qui détourne l’attention et épuise les ressources cognitives.
Sensibilisation centrale et surcharge cognitive
La sensibilisation centrale est un trouble de la modulation de la douleur par le système nerveux central aboutissant à une augmentation de la perception douloureuse et ce, même sans lésion tissulaire active.
La douleur chronique n’est pas seulement une sensation persistante. Elle entraîne une réorganisation durable des circuits nociceptifs du cerveau incluant une altération des voies inhibitrices et une sensibilisation centrale. Elle est associée à des changements structurels et fonctionnels dans des régions cérébrales : cortex préfrontal, cortex cingulaire antérieur [CCA], cortex moteur.
La sensibilisation centrale, caractérisée par une hyperexcitabilité des réseaux neuronaux et une altération des mécanismes inhibiteurs, entraîne une mobilisation excessive des ressources cognitives, impactant notamment l’attention et les fonctions exécutives (9) (10).
La sensibilisation centrale peut ainsi être comprise comme un état de « bruit neuronal amplifié », perturbant le traitement de l’information et favorisant un profil cognitif proche du TDA/H.
Amplificateurs cognitifs
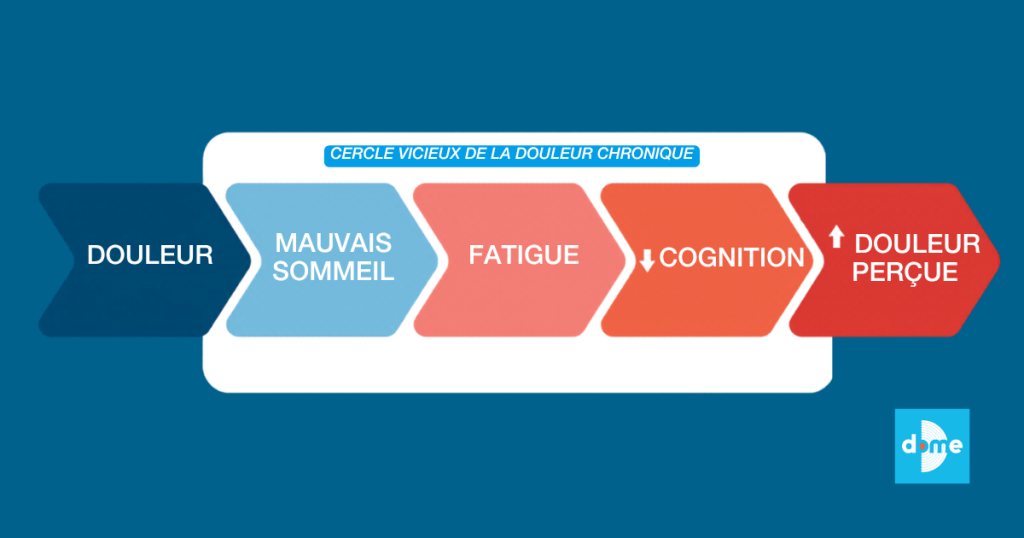
La douleur chronique s’accompagne fréquemment de troubles du sommeil avec un sommeil fragmenté/non réparateur entraînant une fatigue persistante.
Ces facteurs impactent directement la mémoire de travail, les fonctions exécutives, la vitesse de traitement. Ils participent d’un cercle vicieux :
Altération des fonctions exécutives
Une revue de la littérature (7) met en évidence chez les patients avec douleur chronique une altération globale des fonctions exécutives, proche de celle observée dans certains troubles neurodéveloppementaux.
On parle alors de troubles cognitifs liés à la douleur ou pain-related cognitive impairment.
L’ensemble de ces 4 mécanismes peut conduire à un phénotype cognitif caractérisé par une inattention, un ralentissement de la vitesse de traitement, une atteinte de la mémoire de travail, des difficultés à résister à l’interférence/à la distraction, une fatigue mentale, des difficultés exécutives.
Ce tableau peut être confondu avec un TDA/H en particulier chez les patients SEDh.
Comment différencier un TDA/H d’un trouble attentionnel lié à la douleur ?
La distinction entre un trouble du déficit de l’attention avec ou sans hyperactivité [TDA/H] et un trouble attentionnel secondaire à la douleur chronique [ou pain-related cognitive impairment], notamment dans le cadre du syndrome d’Ehlers-Danlos hypermobile [SEDh], constitue un enjeu diagnostique majeur.
En effet, ces deux tableaux peuvent présenter des manifestations cliniques similaires, telles que : inattention, distractibilité, fatigabilité cognitive, difficultés exécutives. Ces deux tableaux peuvent également coexister et se majorer l’un l’autre.
Pourtant, leurs mécanismes sous-jacents et leurs implications thérapeutiques diffèrent profondément. Voici donc quelques repères non exhaustifs.
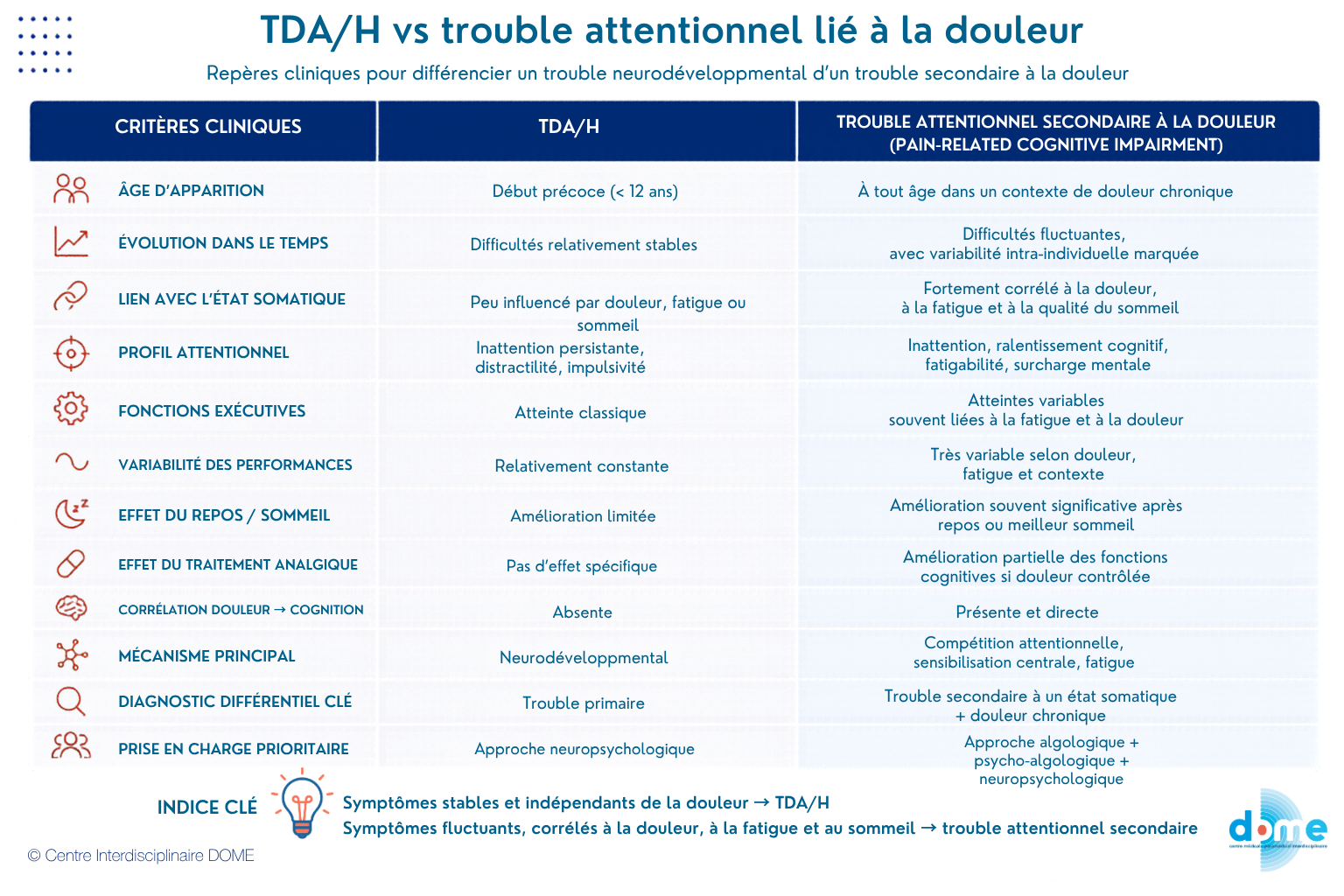
Repère 1 : âge et contexte d’apparition
Le TDA/H est un trouble neurodéveloppemental précoce dont les symptômes apparaissent avant l’âge de 12 ans avec un retentissement dans plusieurs contextes [école, domicile, loisirs …].
A l’inverse, un trouble attentionnel lié à la douleur [ou pain-related cognitive impairment] peut apparaître à tout âge dans le contexte d’une douleur chronique installée. Il est fréquemment corrélé à l’évolution de la symptomatologie douloureuse.
Repère 2 : évolution
Dans le TDA/H, les difficultés attentionnelles sont relativement stables dans le temps.
Dans le trouble attentionnel lié à la douleur [pain-related cognitive impairment], les performances cognitives sont fluctuantes.
Repère 3 : lien avec l’état somatique
Dans le TDA/H, les difficultés attentionnelles sont indépendantes des variations somatiques.
Dans le trouble attentionnel lié à la douleur [pain-related cognitive impairment] il y a une fluctuation en fonction des variations somatiques : aggravation avec l’intensité de la douleur, la fatigue ou le manque de sommeil, la réponse aux traitements antalgiques médicamenteux ou les effets secondaires de ces traitements, l’activité physique.
Repère 4 : lien avec le soulagement de la douleur
Dans un trouble attentionnel secondaire à la douleur [pain-related cognitive impairment], les difficultés de concentration tendent à s’atténuer, au moins partiellement, lorsque la douleur diminue. Cette amélioration peut être observée après un meilleur contrôle antalgique, une période de repos ou une réduction des facteurs aggravants comme la fatigue ou le manque de sommeil.
A l’inverse, dans le TDA/H, les troubles attentionnels ne disparaissent pas avec le soulagement d’une douleur, même si un meilleur confort physique peut améliorer de façon non spécifique le fonctionnement global.
Une variabilité cognitive marquée, une amélioration des performances attentionnelles parallèle à la diminution de la douleur, une corrélation avec la fatigue renforcent l’hypothèse d’un trouble attentionnel secondaire à la douleur plutôt que d’un TDA/H primaire.
Pourquoi une approche intégrée est essentielle ?
La corrélation entre l’hyperlaxité articulaire et le TDA/H, l’association SEDh/TDA/H ainsi que l’interaction douleur chronique, cognition et attention dicte notre pratique clinique.
Ces différents tableaux peuvent :
- coexister
- s’influencer mutuellement
- participer à une situation de handicap invisible souvent sous-estimée
Dans ce contexte, 2 principes cliniques s’imposent.
La possibilité d’un trouble attentionnel chez les patients SEDh doit être systématiquement envisagée tout comme la possibilité d’une hyperlaxité articulaire doit être systématiquement recherchée chez un patient TDA/H.
Toute plainte attentionnelle chez un patient, qu’il soit SEDh ou non, doit conduire à une évaluation systématique de la douleur chronique, du sommeil et de la fatigue avant de conclure à un TDA/H primaire.
Seule une approche intégrée et interdisciplinaire s’inscrivant dans le cadre d’une démarche obligatoirement biopsychosociale permet d’évaluer ces situations complexes, d’affiner le diagnostic, d’éviter les erreurs d’interprétation et de définir une prise en charge globale.
Une organisation des soins en deux axes d’expertise complémentaires
Cette complexité clinique justifie une structuration de la prise en charge autour de nos deux axes d’expertise indissociables :
C’est l’articulation de ces deux dimensions qui permet une compréhension globale du patient.
Cette perspective ouvre la voie à un modèle intégratif, dans lequel les manifestations somatiques et cognitives ainsi que la douleur chronique sont étroitement intriquées, nécessitant une lecture clinique globale et coordonnée.
Cette approche constitue le socle du modèle de prise en charge du Centre Interdisciplinaire DOME.
Article proposé par Th. Joiris
(1) Baeza-Velasco, C. (2021). Neurodevelopmental atypisms in the context of joint hypermobility, hypermobility spectrum disorders, and Ehlers–Danlos syndromes. American Journal of Medical Genetics Part C: Seminars in Medical Genetics.
(2) Kindgren, E., Quiñones Perez, A., & Knez, R. (2021). Prevalence of ADHD and autism spectrum disorder in children with hypermobility spectrum disorders or hypermobile Ehlers–Danlos syndrome: A retrospective study. Neuropsychiatric Disease and Treatment, 17, 379–388.
(3) Kennedy, M., Loomba, K., Ghani, H., & Riley, B. (2022). The psychological burden associated with Ehlers–Danlos syndromes: A systematic review. Journal of Osteopathic Medicine, 122(8), 381–392.
(4) Glans, M., Thelin, N., Humble, M. B., Elwin, M., & Bejerot, S. (2021). Association between adult attention-deficit/hyperactivity disorder and generalised joint hypermobility: A cross-sectional case-control comparison. Journal of Psychiatric Research, 143, 334–340.
(5) Baeza-Velasco, C., Sinibaldi, L., & Castori, M. (2018). Attention-deficit/hyperactivity disorder, joint hypermobility-related disorders and pain: Expanding body–mind connections to the developmental age. Attention Deficit and Hyperactivity Disorders, 10(3), 163–175.
(6) Eccles, J. A., Iodice, V., Dowell, N. G., Hughes, L., Skipper, S., Lycette, Y., Humphries, K., Harrison, N. A., Mathias, C. J., & Critchley, H. D. (2014). Joint hypermobility and autonomic hyperactivity: Relevance to neurodevelopmental disorders. Journal of Neurology, Neurosurgery & Psychiatry, 85(Suppl 3), e3.
(7) Eccleston, C. (1994). Chronic pain and attention: A cognitive approach. British Journal of Clinical Psychology, 33, 391–405.
(8) Eccleston, C., & Crombez, G. (1999). Pain demands attention: A cognitive-affective model of the interruptive function of pain. Psychological Bulletin, 125, 356–366.
(9) Moriarty, O., McGuire, B. E., & Finn, D. P. (2011). The effect of pain on cognitive function: A review of clinical and preclinical research. Progress in Neurobiology, 93, 385–404.
(10) Woolf, C. J. (2011). Central sensitization: Implications for the diagnosis and treatment of pain. Pain, 152(3 Suppl), S2–S15.










